
不整脈治療外来
-
心臓は時計のように規則正しく拍動を繰り返しています。不整脈とは病的に脈が乱れることをいいます。不整脈が多くなると胸がどきどきするなど動悸といった症状で現れることが多いです。また脈が抜ける、脈がとぶ、といった症状で現れることも多いです。不整脈のタイプの中には気を失うなどの失神症状、めまい症状をきたすものもあります。こういった症状の方は不整脈外来の受診をお勧め致します。
- なぜ胸がどきどきするのか
- 大勢の人の前で話すとき胸がドキドキするといったことはよく経験することだと思います。心拍は、交感神経と副交感神経からなる自律神経によってコントロールされており、日中の活動時や不安や緊張など、ストレス状態にあるとき交感神経の働きが高まります。交感神経が活発になると、筋肉が緊張し、血圧や心拍が上がり、呼吸は浅くなります。それとは逆に睡眠中などでは副交感神経が活発になり、体は緩み、血圧や心拍も下がり、リラックスした状態になります。
緊張しているときの動悸は交感神経の働きによるものなので正常の反応といえますが、特に緊張するような場面でもないのに、頻繁にドキドキと動悸がするのは病気のサインであり、重篤な病気が隠されている場合もあります。少しでも不安に感じたら、早めに受診することをお勧めします。
- 大勢の人の前で話すとき胸がドキドキするといったことはよく経験することだと思います。心拍は、交感神経と副交感神経からなる自律神経によってコントロールされており、日中の活動時や不安や緊張など、ストレス状態にあるとき交感神経の働きが高まります。交感神経が活発になると、筋肉が緊張し、血圧や心拍が上がり、呼吸は浅くなります。それとは逆に睡眠中などでは副交感神経が活発になり、体は緩み、血圧や心拍も下がり、リラックスした状態になります。
- なぜ胸がどきどきするのか
- 当院では、適切な検査を行うことにより胸が痛い原因を究明し、適切な治療を行うことを心掛けています。
動悸・胸がドキドキ(不整脈)外来では
- 診療時間・担当医はこちらをご覧ください
-
不整脈外来 診療時間・担当医
時間 月 火 水 木 金 土 午前
09:00
~
13:00○
手塚○
山田○
手塚○
山田○
山田◎
山本・西村
※1午後
13:00
~
17:00○
手塚
13:30~○
手塚○
手塚
13:30~○
手塚○山田
◎平野
※3- 夜間
18:00
~
20:00○
手塚○
手塚○
手塚○
手塚◎
吉川・山本・中釜
※2‐ 月 火 水 木 金 土 午前 09:00~13:00 手塚○ 山田○ 手塚○ 山田○ 山田○ 山本・西村◎※1 午後 13:00~17:00 手塚13:30~○ 手塚○ 手塚13:30~○ 手塚○ 山田○/平野◎
※3- 午後 18:00~20:00 手塚○ 手塚○ 手塚○ 手塚○ 吉川・山本・中釜◎※2 ‐ ※ 1 東京医科歯科大学 医学部付属病院 不整脈センターの医師が担当いたします。
※ 2 東京医科歯科大学 医学部付属病院 循環器内科 虚血性心疾患治療を専門とする医師が担当いたします。
※ 3 金曜午後の診療について 山田Dr(第1.3.5週 13:00~17:00)、平野Dr(第2.4週 14:00~18:00)
-
動悸で問題としなければならないのは、特に緊張するような場面でもないのに、頻繁にドキドキと動悸がする場合です。そのような場合には直ちに処置を行わないと死につながる恐ろしい病気の場合もあります。以下、動悸が症状として現れる病気をご紹介します。
動悸が起こるときに考えられる病気(目次)動悸に合併して起こる他の症状(目次)
- 不整脈(心臓疾患1)
-
動悸がする原因の1つとして不整脈が考えられます。不整脈とは、脈をとってみると異常に遅かったり、反対に早かったり、不規則になっている状態です。
心臓は筋肉でできた臓器で、その筋肉に微弱な電気が流れて興奮し、動く仕組みになっています。この電気系統(刺激伝導系といいます)に故障が生じると不整脈が生じます。
不整脈の原因として最も多いのは、年齢に伴うものや、体質的なもの、つまり心臓病には関係しないものです。1日または2日にわたって心電図を記録してみると、中年以上ではほとんどの人に、毎日1~10個は不整脈が見つかります。年をとるにつれ、だれでも少しずつ不整脈が増えていきます。ストレス、睡眠不足、疲労などでも不整脈は起こりやすくなります。
脈がたまに飛ぶ程度の人や、症状のない徐脈は心配のないことがほとんどです。また、運動や精神的な興奮によって脈が速くなる場合も心配ありません。しかし、心筋梗塞などの命の危険をはらむ病気によって動悸が起こることもあるため、不整脈を感じたら受診することをお勧めします。
-
動悸がする原因の1つとして不整脈が考えられます。不整脈とは、脈をとってみると異常に遅かったり、反対に早かったり、不規則になっている状態です。
- 不整脈の種類
- 徐脈 … 脈が1分間に50以下の場合
- 脈が極端に遅くなり、数秒以上、脈がとぎれるようになると、ふうっとなったり、めまいがしたり、ひどい場合は意識がなくなって倒れたりする場合があります。脈の遅い状態が続くと、体を動かす時に息切れするようになります。
- 頻脈 … 脈が1分間に100以上の場合
- 脈が速くなるとドキドキと動悸がし、さらに脈が速くなると心臓が十分な血液を送り出せなくなって、吐き気や冷や汗、意識が遠くなる症状がでる場合があります。
- 期外収縮 … 脈が不規則に打つ(脈が飛ぶ)
-
期外収縮は症状のない場合が多いのですが、症状の出る場合は、脈の飛ぶ感じや、胸部の不快感、きゅっとする胸の痛みとして感じます。
(この時の痛みは胸の狭い範囲で起こり、しかも一瞬または数十秒以内でおさまるのが特徴です)
-
期外収縮は症状のない場合が多いのですが、症状の出る場合は、脈の飛ぶ感じや、胸部の不快感、きゅっとする胸の痛みとして感じます。
- 徐脈 … 脈が1分間に50以下の場合
- 心不全(心臓疾患2)
-
心不全の代表的な症状は、動悸や息切れ、呼吸困難、むくみです。
最初は坂道や階段を上る時に動悸や息切れが起こり、病状が進行すると平地を歩いても息苦しくなります。さらに進むと、夜、床につくと咳が出たり、息苦しさで寝られなくなったりします。また足にむくみが出ることもあります。
これらの症状は、(1)ポンプ機能低下に伴い全身の臓器に十分な血液が流れないことから起こる症状と、(2)全身の血液が心臓に戻りにくく、うっ滞することによって起こる症状に分けて説明することができます。 - ポンプ機能低下に伴う症状
- 1)疲労感、脱力感:心臓から送られてくる血液量が少なくなるため、筋力が低下し、疲れやすくなります。
- 2)四肢の冷感・チアノーゼ:末梢に血液が行きにくいため、頬、耳たぶ、手足の指先が冷たく、青色を帯びてきます。
- 3)その他:心不全の初期には夜間の頻尿が認められることがあります。
- 血液のうっ滞によって起こる症状
-
1)息切れ:血液が心臓に戻りにくく、血液中の水分が血管から肺にしみ出す(うっ血する)ようになると軽い運動でも息切れするようになります。
2)呼吸困難:夜間就寝中に起こる呼吸困難を発作性夜間呼吸困難といいます。そうした場合、イスに腰掛けるなどの姿勢をとると呼吸が楽になります。これを起坐呼吸と呼んでいます。ときに気管支喘息と誤ることがあります。
3)むくみ(浮腫):うっ滞した静脈から水分がしみ出た状態をいいます。下肢によくみられ、むこうずねの下あたりを強く抑えると指のあとが残ります。また、むくみがあるとその分体重が増加しますので、短期間で体重が増加する場合は要注意です。
4)その他:食欲不振や時に頸静脈の怒張がみられます。
高齢者は全身の水分量が少ないため、脱水により心拍出量が低下しやすかったり、逆にむくみが現れやすいのが特徴です。また、心臓に血液が戻ることが障害され(拡張不全)、通常の検査では原因がわかりにくい場合もあります。 -
1)息切れ:血液が心臓に戻りにくく、血液中の水分が血管から肺にしみ出す(うっ血する)ようになると軽い運動でも息切れするようになります。
-
心不全の代表的な症状は、動悸や息切れ、呼吸困難、むくみです。
- 狭心症(心臓疾患3)
-
身体に負担をかけた際に胸がしめつけられるような痛みや息苦しさが出る。普段の生活では特に症状に変化は無いものの階段の昇降時や寒い日など心臓に負担がかかる日に胸がしめつけられるような痛みや息苦しさが出る。左腕に痺れ(しびれ)が出る。こんな症状が狭心症のサインです。胸痛があまり起こらず、動悸や息舌しさなどを感じるケースもあります。正常なときは心臓の鼓動を意識しませんが、心拍数が増えたり、不整脈のために脈が飛んだり、心臓の拍動が強くなったりすると動悸として感じられるのです。
狭心症は冠動脈と呼ばれる血管に動脈硬化などが起こることで心臓に十分に血液を送ることができなくなっているので、心筋が一時的な酸素不足におちいっている状態です。負荷が掛かると胸がしめつけられるような痛みや息苦しさ等の症状が出現します。
狭心症が悪化し、冠動脈と呼ばれる血管の流れが完全に遮断された場合、急性心筋梗塞となります。急性心筋梗塞は死につながることが多い重篤な疾患です。 狭心症の段階で適切な処置を講じる必要があると認識してください。
-
身体に負担をかけた際に胸がしめつけられるような痛みや息苦しさが出る。普段の生活では特に症状に変化は無いものの階段の昇降時や寒い日など心臓に負担がかかる日に胸がしめつけられるような痛みや息苦しさが出る。左腕に痺れ(しびれ)が出る。こんな症状が狭心症のサインです。胸痛があまり起こらず、動悸や息舌しさなどを感じるケースもあります。正常なときは心臓の鼓動を意識しませんが、心拍数が増えたり、不整脈のために脈が飛んだり、心臓の拍動が強くなったりすると動悸として感じられるのです。
- 心臓弁膜症(心臓疾患4)
-
動悸や息切れ、疲れやすい、胸痛、呼吸困難などの症状が出てきます。心臓の働きが弱くなると、全身へ血液を上手に送れない状態(心不全)となり、以下の症状がでてきます。
- 1) 尿量が減る、体重が増える、むくみ。
- 2) 息切れ、呼吸がしにくい、咳や痰が出やすい。
- 3) 食欲低下、吐き気、消化不良、体がだるい。
弁の開きが悪くなり、血液が心臓の部屋から出て行きにくくなったり(狭窄)、弁の閉じ方が悪くなって、血液が逆流してしまう(閉鎖不全)病気が心臓弁膜症です。その結果、心臓に負担がかかり、放置すると不整脈や心不全をおこします。また、この病気は4つの弁のうち、左の心臓にある「大動脈弁」と「僧帽弁」におこると心不全になりやすく、息切れなどの症状が出やすくなります。
高齢化に伴い、大動脈弁に動脈硬化と同じような変化が起きて硬くなり、うまく開かなくなる「狭窄症」や、弁の組織が弱くなって起きる「閉鎖不全」による弁膜症が増加しています。
-
動悸や息切れ、疲れやすい、胸痛、呼吸困難などの症状が出てきます。心臓の働きが弱くなると、全身へ血液を上手に送れない状態(心不全)となり、以下の症状がでてきます。
- 高血圧症
-
高血圧は通常症状はありませんが、頭痛、頭重感、めまい、耳鳴りを感じることがあります。また、高血圧が進んでいくと動悸、呼吸困難、胸痛、むくみや夜間尿、足の痛みやしびれを感じることもあります。
高血圧とは、複数回の各来院時に座位で測定された血圧が、常に収縮期血圧140㎜Hg以上、あるいは拡張期血圧90㎜Hg以上である状態と定義されています。現在の基準では、正常血圧は収縮期血圧が120㎜Hg未満、かつ拡張期血圧が80㎜Hg未満とされています。120~139/80~89㎜Hgは高血圧前状態と定義されています。降圧薬の投与を受けている人は、血圧が正常範囲にあっても高血圧という診断になります。
高血圧は、心臓病、脳卒中の危険因子です。高血圧は、血液を流すために圧力が高くかかっている状態であることですので、脳の血管では出血しやすくなったり、心臓では心臓から血液を送り出すために余計に多くの負担がかかっている状態を意味しています。高血圧は血管に負担がかかりますので、動脈硬化の促進因子です。また、高血圧だけでなく、①脂質異常症(高コレステロール、高中性脂肪)、②喫煙、③糖尿病、④肥満は、動脈硬化の危険を拡大させます。
そのため、高血圧が心疾患を引き起こす割合は健常者の約5倍、高血圧の人が肥満となり、更に糖尿病又は高コレステロールが加わると心疾患を引き起こす割合は健常者の約35倍に跳ね上がるといわれています。
高血圧を放置しないで下さい。
-
高血圧は通常症状はありませんが、頭痛、頭重感、めまい、耳鳴りを感じることがあります。また、高血圧が進んでいくと動悸、呼吸困難、胸痛、むくみや夜間尿、足の痛みやしびれを感じることもあります。
- 低血糖症
-
空腹、発汗、震え、不安、動悸、口唇乾燥など(自律神経症状)が、血糖値が急速に低下した場合の症状として出現します。
血糖値は、食事によって多少の変動をしています。血糖値がこの正常な変動幅を超えて低いほうに傾き、それによる症状が現れるのを、低血糖症といいます。糖尿病の薬剤を服用中の方に多い症状です。
血糖値の正常な変動幅は、だいたい70~120㎎/dlの間におさまっています。しかし、生理的な低血糖は、絶食時間の長さ、年齢、性や妊娠の有無などによって、正常な人でも通常示さないような低い血糖値を示すことがあります。この場合は、イライラ感が強いくらいの症状で治まることが多いようです。
一般に低血糖症状は、自律神経症状と中枢神経症状に分けられます。血糖値が急激に下がる時は自律神経症状が強く、血糖値が緩やかに下がる時は中枢神経症状が強く出ます。- 中枢神経症状
- 意識の混乱、おかしな行動、集中力の散漫、眠気、発語困難、頭痛、複視、けいれん、昏睡などです。
- 自律神経症状
- 空腹、発汗、震え、不安、動悸、口唇乾燥などです。
- 無自覚性低血糖
-
その他に、無自覚性低血糖があります。
本人が低血糖症状を発しないものの、他人の介助を必要とするものをいいます。
-
その他に、無自覚性低血糖があります。
- 中枢神経症状
-
空腹、発汗、震え、不安、動悸、口唇乾燥など(自律神経症状)が、血糖値が急速に低下した場合の症状として出現します。
- バセドウ病(甲状腺機能亢進症)
-
動悸がどんどん酷くなる。安静にしていても動悸が止まらないという場合にはバセドウ病を疑います。息切れ、体がだるい、微熱が続く、手足が痺れる、手が震える、お腹が異常に減る、痩せる、寝つきが悪くなる、暑がりになる、疲れやすい、喉のあたりが腫れる、イライラするというような諸症状もバセドウ病の特徴です。
バセドウ病は、甲状腺ホルモンが過剰に作られる病気、すなわち甲状腺機能亢進症を起こす代表的な病気です。
ほかの甲状腺の病気と同じように女性に多い病気ですが、その比率は男性1人に対して女性4人ほどです。発病年齢は、20歳代、30歳代が全体の過半数を占め、次いで40歳代、50歳代となっており、青年から壮年に多い病気といえるでしょう。
甲状腺ホルモンが過剰に作られないようにする治療を行います。 内服薬治療(抗甲状腺薬、場合によりヨウ素剤)、放射性ヨウ素治療(アイソトープ)、手術の3つの方法があります。どの方法を選ぶかは、その人の病状、年齢、社会的状況などによって変わってきます。
-
動悸がどんどん酷くなる。安静にしていても動悸が止まらないという場合にはバセドウ病を疑います。息切れ、体がだるい、微熱が続く、手足が痺れる、手が震える、お腹が異常に減る、痩せる、寝つきが悪くなる、暑がりになる、疲れやすい、喉のあたりが腫れる、イライラするというような諸症状もバセドウ病の特徴です。
- 貧血
-
動悸や息切れ、疲労感、全身の倦怠感、頭重感、顔面蒼白、狭心症様症状などが貧血の症状です。
立ちくらみ(いわゆる脳貧血)は貧血状態で起こりやすくなりますが、貧血でなくても急に立ち上がったり、緊張状態で立位の時間が続いたりすると起こることもあります。多くは自律神経機能の一過性の不調により下半身の血管が縮まらず、その結果、上半身が血液不足になって起こります。
貧血の人の約7割は『鉄欠乏性貧血』です。体内の鉄分が不足するために、ヘモグロビンが順調につくられなくなるのです。
血液は血しょうと呼ばれる『液体成分』と赤血球、白血球、血小板という『血球成分』から構成されています。血球成分は、成人の場合、骨髄でつくられ、ヘモグロビンは赤血球に含まれる赤い色素のこと。赤血球がつくられるためには、鉄とタンパク質が必要になります。
貧血は血液検査を行うことでわかります。また、貧血の程度によっては食事療法だけでなく、鉄剤の服用などの治療が必要になることもあります。
-
動悸や息切れ、疲労感、全身の倦怠感、頭重感、顔面蒼白、狭心症様症状などが貧血の症状です。
- 気管支喘息
-
喘息を起こしてしまうと、同時に動悸症状が見られることがあります。これは発作的な呼吸困難に、心臓が反応し多くの血液を循環させるためです。しかし、患者はやはり動悸症状よりも呼吸困難で気が動転してしまっていることが多いようです。気管支喘息では、慢性の気管支の炎症や、アレルギーによって気道が過敏になって狭くなる症状があらわれると、息が苦しくなる発作を繰り返します。喘息の発作時には、のどが詰まる感じがあらわれ、次いでせき、たん、ゼイゼイ、ヒューヒューという呼吸音(喘鳴・ぜんめい)、呼吸困難が続きます。息を吸うときより吐き出すときの方が苦しくなるのが特徴です。
また、喘息症状の薬の副作用として動悸症状が現れる場合があります。喘息症状を抑えるために吸引薬(発作時には気管支が細くなっているために呼吸困難を起こしてしまうのですが、これを拡張する薬)を用いてこれを改善しますが、薬は心拍数を上げる作用があるため、動悸が起こる場合があります。
通常であれば全く気にすることはないのかもしれませんが、頻繁にこのような症状が現れてしまうと、継続的に心臓に負担がかかってしまいますので薬の量の調整などが必要になります。
-
喘息を起こしてしまうと、同時に動悸症状が見られることがあります。これは発作的な呼吸困難に、心臓が反応し多くの血液を循環させるためです。しかし、患者はやはり動悸症状よりも呼吸困難で気が動転してしまっていることが多いようです。気管支喘息では、慢性の気管支の炎症や、アレルギーによって気道が過敏になって狭くなる症状があらわれると、息が苦しくなる発作を繰り返します。喘息の発作時には、のどが詰まる感じがあらわれ、次いでせき、たん、ゼイゼイ、ヒューヒューという呼吸音(喘鳴・ぜんめい)、呼吸困難が続きます。息を吸うときより吐き出すときの方が苦しくなるのが特徴です。
- COPD(慢性閉塞性肺疾患)
-
重症化に伴い動悸が起こりますが、代表的な症状として慢性の咳と痰です。体を動かした時に息切れも良く起こります。
他の症状としては朝方の頭痛、体重の減少や食欲不振、浮腫、頻尿などがあり、また症状の悪化による心理的ストレスからうつ状態になったり不安症になったりという精神症状も出てきます。
COPDの正式名称は慢性閉塞性肺疾患と言います。有毒なガスや粒子を吸入することで肺に炎症を引き起こす進行性の病気です。 主に肺胞組織の破壊が進行して肺気腫になるタイプと中枢気道病変が進行して慢性気管支炎になるタイプとがあります。日本では2000年~2001年に行われた疫学調査によって40歳以上の成人の約8.5%、530万人もの人がCOPDに罹患していることが分かりました。
厳密な病態として肺気腫と慢性気管支炎は別物ですが、この時の調査でCOPDに罹患している人の原因から発症までのプロセスに非常に共通点が多いため、肺気腫と慢性気管支炎とを慢性閉塞性肺疾患としてまとめられました。したがって肺気腫か慢性気管支炎のどちらかに罹患しているかあるいは両方発症している人はCOPD患者という事になります。ゆっくりと肺の機能が低下して徐々に呼吸が苦しくなり、最終的には呼吸不全になることもある病気で、一度罹患してしまうと根治は出来ません。COPDの原因の90%は喫煙です。
COPDを予防するには禁煙が重要です。COPDを発症してからの禁煙の効果は限定的です。なかなか禁煙できないという場合には、当院の禁煙外来を受診してください。
-
重症化に伴い動悸が起こりますが、代表的な症状として慢性の咳と痰です。体を動かした時に息切れも良く起こります。
- 肺血栓塞栓症(エコノミークラス症候群)
-
動悸の他に息切れ(呼吸困難)や、冷や汗、失神、胸の痛み、発熱、咳(せき)等が初期の症状です。突然の意識消失や心停止が起こることもある非常に恐ろしい病気の一つです。
肺血栓塞栓症とはエコノミークラス症候群という名で広く知られている病気です。飛行機のエコノミークラスで旅行すると、長時間狭い椅子に座ったままの状態を強いられることが多く、足の血液の流れが悪くなり、静脈の中に血の塊(静脈血栓)ができることがあります。この静脈血栓は歩行などをきっかけに足の血管から離れ、血液の流れに乗って肺に到着し、肺の動脈を閉塞してしまいます。
原因は1)静脈の血液の流れが(長時間足を動かさないことで)よどんでいる場合、2)静脈の血管が傷ついた場合、3)血液が固まりやすい体質を持っていること(血液検査をすることで判明しますが、1,000人に2-5人程度の確率です)が主たる原因として列挙されます。
-
動悸の他に息切れ(呼吸困難)や、冷や汗、失神、胸の痛み、発熱、咳(せき)等が初期の症状です。突然の意識消失や心停止が起こることもある非常に恐ろしい病気の一つです。
- 不整脈(心臓疾患1)
-
- 不整脈
-
動悸と不整脈のうち頻脈(脈が速くなる)が安静時に起こるもののうち、数十秒から数分の間に脈が速くなるけれども、脈拍数はせいぜい1分間120までであり、その後徐々に遅くなる場合には、大抵は病的な頻脈ではありません。
自分は心臓が悪いのではないかという不安感をきっかけに、精神的な興奮によって脈が速くなったり、息をしすぎる、つまり「過呼吸」になったりしたために起こることが多いのです。
反対に危険な場合もあります。「脈拍数が1分間に120以上で、突然始まり、突然止まる」、または「まったく不規則に打つ」ものは、病的な頻脈(頻拍)と考えられます。多くは脈拍数が150から200前後になりますので、血圧が下がり、脈が触れにくくなり、同時に息苦しくなって冷や汗が出ます。
とくに、この「頻拍」が心室から出ている場合は要注意です。というのは、血液は心室から直接、全身へ送り出されますから、ここで不整脈が続くのは、血液が全身に回らなくなることを意味します。なかでも心筋梗塞などの心臓の病気のある人に心室頻拍という不整脈が出てきた場合は、より怖い心室細動という不整脈に移行することがあるため要注意です。1分間に150以上の頻脈が続く場合は、不整脈をまず停止させて、その後、頻脈を予防する薬剤を服用する必要があります。
一方、年をとると、10人に1人くらいの割で「心房細動」といって心房の中で電気が空回りして、脈が速くなる状態が起こります。この場合は脈がまったくバラバラに、しかも速く打つようになります。心房細動では、不整脈のために死ぬようなことはまずありませんが、心房細動の状態が続くと、一部の人では心房の中に血のかたまり(血栓)ができやすくなり、それが脳にとんでいって、脳梗塞を起こすことがあります。そのため心房細動を予防する薬のほかに、血液を固まりにくくする薬を飲んでもらうことがあります。
-
動悸と不整脈のうち頻脈(脈が速くなる)が安静時に起こるもののうち、数十秒から数分の間に脈が速くなるけれども、脈拍数はせいぜい1分間120までであり、その後徐々に遅くなる場合には、大抵は病的な頻脈ではありません。
- 頭痛
-
頭痛と動悸を伴う病気には様々なものがあります。主なものを挙げておきます。
- 全般性不安症
-
全般性不安症というのは精神的な病気です。不安が主な症状となり、はっきりした理由がないのにものすごく不安になり、それが長期間続くという症状です。このような症状を発症すると頭痛や動悸、イライラ、集中力の欠如が見られることがあります。何らかの精神的なショックを受けた経験や、悩み、ストレス、過労、睡眠不足などが原因で起きる病気です。もともと神経質の人によく見られる病気でもあります。
全般性不安症による頭痛や動悸の治療は精神科で行います。
-
全般性不安症というのは精神的な病気です。不安が主な症状となり、はっきりした理由がないのにものすごく不安になり、それが長期間続くという症状です。このような症状を発症すると頭痛や動悸、イライラ、集中力の欠如が見られることがあります。何らかの精神的なショックを受けた経験や、悩み、ストレス、過労、睡眠不足などが原因で起きる病気です。もともと神経質の人によく見られる病気でもあります。
- 褐色細胞腫
-
もあり、それによって心不全になる危険もあります。
褐色細胞腫は副腎髄質や脊髄に沿った交感神経節細胞にできる腫瘍のことです。遺伝によってこの病気になることもありますが、多くの場合は原因が良くわからないまま腫瘍ができることが多いと言われています。
気になる症状がある場合には当院を受診してください。
-
もあり、それによって心不全になる危険もあります。
- 低血圧
-
めまいや頭痛、動悸、失神などが起きることがあります。
低血圧症というのは収縮期血圧が100mmHg未満の状態のことを言います。
低血圧には色々な種類があり、病気が認められない場合もありますし、何らかの病気が原因の可能性もあります。
低血圧の状態が長く続き、頭痛や動悸が頻繁に起きるなら、安心の為にも早期の受診をお勧めします。
-
めまいや頭痛、動悸、失神などが起きることがあります。
- COPD(慢性閉塞性肺疾患)
-
咳や痰、頭痛や動悸に頻繁に襲われる場合にはこの病気を疑う必要があります。
この病気はたばこが原因で起きる病気です。喫煙の習慣のある人で、この病気が悪化すると歯磨きや着替えだけでも息が切れるという状態になります。
この病気にならないようにするためには、まず禁煙をすることが必要です。またインフルエンザワクチンの投与や肺炎球菌のワクチンの投与も感染症にならないようにするため役立つと言われています。インフルエンザワクチンはCOPDの悪化に伴う死亡率を50%低下させると言われています。40歳以上で喫煙歴があり、咳や痰、頭痛や動悸が頻繁に起きるのであれば、早めの受診をお勧めします。
-
咳や痰、頭痛や動悸に頻繁に襲われる場合にはこの病気を疑う必要があります。
- 全般性不安症
-
頭痛と動悸を伴う病気には様々なものがあります。主なものを挙げておきます。
- めまい
-
動悸とめまいは、非常に関連の深い症状で、動悸の症状が見られる人のほとんどにめまいの症状がみられるとされています。三半規管という身体のバランスを調節している器官に何らかの異常が発生することで、脳が異常信号を受け取りめまいを感じるとされています。
めまいは、急に立ち上がった時など目がまわるように感じるたり、足もとの地面が回転しているような感覚に陥り、目の前が真っ暗になってしまったり(立ち眩みの状態)、場合によっては激しい頭痛も発生するとされています。しばらく安静にしていれば回復する事が多いですが、次のような病気が隠れている可能性があります。- 血行の異常
-
このように、めまいは耳の異常や脳の異常が関係している場合もあるのですが、血行の異常がめまいを引き起こしている可能性も考えられます。
このようなめまいの症状は、椎骨脳低動脈循環不全症と言われますが、脳の内の動脈が詰まったりする事で、脳が酸素と栄養不足になってめまいが生じますが血管が詰まっていることで、血圧が高くなってしまい、動悸が生じる事があるとされています。
-
このように、めまいは耳の異常や脳の異常が関係している場合もあるのですが、血行の異常がめまいを引き起こしている可能性も考えられます。
- 不整脈
-
不整脈が発生している場合も、動悸の症状に伴ってめまいの症状が現れやすいとされています。
不整脈に起因するめまい症状は、不整脈が起きることで、心臓から出る血液が十分ではなくなるため頭への血液が足りなくなる時に起こります。このようなめまいを放置すると、不整脈の状態によってはショック状態を起こすことがあるため、循環器科に受診して精査することが必要です。
-
不整脈が発生している場合も、動悸の症状に伴ってめまいの症状が現れやすいとされています。
- パニック障害
-
めまいや動悸、呼吸困難、はきけや腹痛、下痢などの症状に加え、いきなり激しい不安が出てきたりする病気です。
1番の原因になっているのが心の不安状態です。これによって激しい不安を感じたり、心臓がドキドキして、手足の震えがでてきたりします。さらに呼吸が速くなって、息苦しくなってきます。この場合は心の不安をとるため薬の治療やカウンセリング療法が必要です。
-
めまいや動悸、呼吸困難、はきけや腹痛、下痢などの症状に加え、いきなり激しい不安が出てきたりする病気です。
- 血行の異常
-
動悸とめまいは、非常に関連の深い症状で、動悸の症状が見られる人のほとんどにめまいの症状がみられるとされています。三半規管という身体のバランスを調節している器官に何らかの異常が発生することで、脳が異常信号を受け取りめまいを感じるとされています。
- 倦怠感
-
動悸と倦怠感が同時に襲ってくるような場合、貧血や、白血病、パニック障害や更年期障害、不安神経症などが考えられます(心臓とは直接関係のあるものではありません)。
- 貧血
- 血が薄くなった状態のことをいいます。貧血がひどくなることで動悸や息切れ、倦怠感などの症状がでるようになります。
- 白血病
- 「血液のがん」とも言われる白血病は、血球を作る細胞が骨髄中でガン化して無制限に増殖し続けるという病気です。
- パニック障害
- パニック障害というのは精神的な病気になります。原因ははっきりとわかっていないのですが、突然パニック発作と言われる激しい発作が起こります。激しい動悸とともに恐怖感や不安感も襲ってきます。
- 更年期障害
- 更年期障害というのはホルモンバランスが崩れることで起こる症状です。動悸や倦怠感の他にも体がほてったり、発汗やめまいなどの症状がでます。
- 不安神経症
- パニック障害と似ている症状です。パニック障害というのはいきなり発作が起きるものですが、不安神経症というのは、慢性的に動悸や倦怠感が襲ってきます。
- このように動悸と倦怠感が襲ってくる場合には、心臓の疾患ではありませんが、原因をきちんと究明し、治療する必要があります。
- 貧血
-
動悸と倦怠感が同時に襲ってくるような場合、貧血や、白血病、パニック障害や更年期障害、不安神経症などが考えられます(心臓とは直接関係のあるものではありません)。
- 息切れ
- COPD(慢性閉塞性肺疾患)
- 長年の喫煙習慣が原因の90%をしめる疾患です。近年増加しており、世界の死亡原因の第4位となっています。喫煙によって慢性気管支炎や肺が弾力を失う肺気腫を引き起こし、せきやたん、動悸、息切れが続くようになります。30~40年近くかけてゆっくりと肺の機能が低下して徐々に呼吸が苦しくなり、最終的には呼吸不全になることもあります。
- 気管支喘息
- 慢性の気管支の炎症や、アレルギーによって気道が過敏になって狭くなる症状があらわれると、息が苦しくなる発作を繰り返します。喘息の発作時には、のどが詰まる感じがあらわれ、次いでせき、たん、ゼイゼイ、ヒューヒューという呼吸音(喘鳴・ぜんめい)、呼吸困難が続きます。呼吸困難と同時に動悸症状が見られることがあります。息を吸うときより吐き出すときの方が苦しくなるのが特徴です。
- 貧血
- 鉄分の不足などが原因で、酸素と結合して酸素を体のすみずみまで運ぶヘモグロビンが減少し、血液中のヘモグロビン濃度が薄くなった状態です。ヘモグロビンの数値が男性は13.0g/dl以下、女性は12.0g/dl以下になると、貧血とされています。体内の組織に供給する酸素が不足するためにだるさや倦怠感、息切れ、動悸、めまいなどの症状が起こります。
- 更年期障害
- 閉経前後の約10年間をさす更年期を迎えると、女性ホルモン(エストロゲン)の急激な減少により自律神経のバランスが崩れてほてり、のぼせ、イライラ、息切れ、動悸、めまいや肩こりなど心と体にさまざまなトラブルが生じます。顔が突然カーッと熱くなって首や背中に汗が流れる症状はホットフラッシュと呼ばれ、更年期障害の前半にあらわれることの多い症状です。
- バセドウ病
- 喉ぼとけの近くにある甲状腺から、甲状腺ホルモンが過剰に分泌される疾患です。甲状腺ホルモンの代謝亢進作用によってのぼせやほてり、多汗、手が震えたり、息切れや動悸の症状が起こります。その他疲労感や体重の減少、甲状腺の腫れ、目が突き出るなどの症状があらわれます。20~30代の女性に多く発症します。
- 心不全
- 心筋梗塞や不整脈などのさまざまな心疾患が原因で、心臓の機能が低下し、体に十分な血液を送り出すことができなくなった状態です。全身の血液循環が悪くなるために肺にうっ血が生じ、呼吸困難、息切れや動悸が起こります。胃腸や肝臓にうっ血が生じると、食欲不振や嘔吐、腹部膨満感などもみられるようになります。
- 狭心症
- 心臓の筋肉に血液を送り込む冠動脈が脂質異常症や糖尿病によって、動脈硬化で狭くなり、心筋へ供給する血流が不足しやすい状態に陥ります。そして、階段の昇降時や寒い日など心臓に負担がかかったときに、数分程度一時的に酸素が不足して、胸が締め付けられるような痛みや息苦しい発作、動悸を起こします。
- 心筋梗塞
- 心臓の筋肉に血液を送り込むのが冠動脈です。その冠動脈が動脈硬化を起こして内腔が狭くなると、血液が固まってできる血栓が詰まり、血流が完全に止まってしまうのが心筋梗塞です。突然、胸に激痛が起こり、痛みは30分から数時間続くことがあります。血流が止まると心筋の壊死がはじまり、その範囲が広がると、血圧が低下して顔面が蒼白になるとともに、吐き気や冷や汗などがみられたり、意識を失って死に至ることもあります。
- 脳出血
- 脳内の血管が破れて出血するのが脳出血です。その血管下流への血流がなくなったり、脳の中に出血した血液の塊ができ、それが周囲の組織を圧迫したりして脳の組織の破壊や障害が進みます。小脳や脳と脊髄をつなぐ脳幹部にこれらの障害が起きると、息切れや動悸、激しいめまい、頭痛、吐き気・嘔吐、手足のまひなどの症状があらわれます。
- 不整脈
- 心拍動が標準値(1分間に60~100回程度)を外れて、拍動が多すぎたり少なすぎたり、または心拍動のリズムが乱れるのが不整脈で、息切れや動悸、胸の不快感などを感じます。低血圧や失神、意識消失や心停止に至ることがあり、生命の危険にさらされることがあるので、心臓や循環器の専門医への受診が必要です。
- 過換気症候群
- 過剰な精神的ストレスが引き金となって、突然浅く速い呼吸を繰り返す疾患です。動悸や酸欠状態のような息苦しさを訴えます。呼吸の回数が増えることによって血液中の二酸化炭素が過度に減少し、めまい、手足のしびれや筋肉のこわばりなどとともに呼吸速度が速まます。早まった呼吸を低下させるためには、紙袋で口と鼻を覆い、呼吸をするペーパーバック法が有効です。
- 胸膜炎
-
肺の表面や胸部の内側を覆う胸膜に炎症が起こり、胸腔に水がたまってしまう病気です。肺炎や結核、肝炎などのウイルスや細菌の感染が発症する例がほとんどです。がんの転移が原因の時もあります。
初期は風邪とよく似た症状が見られ、せきや痰(たん)、全身の倦怠感などが表れます。ウイルスや細菌などの感染症による場合は、悪寒や発熱を伴うときもあります。胸水が増えると心臓や肺を圧迫するようになります。左胸に胸水が増えると、その胸水が心臓を抑えつけるため、動悸や息切れを起こしやすくなってしまいます。その他、胸に痛みが表れ、深呼吸やせきをすると痛みが悪化するようになります。胸の痛みは、胸が切り裂かれるような感じの強いものから鈍痛まで、症状はさまざまです。また、痛みが背中にも起こるときもあります。進行し、胸水が増えると、呼吸困難を起こします。
-
肺の表面や胸部の内側を覆う胸膜に炎症が起こり、胸腔に水がたまってしまう病気です。肺炎や結核、肝炎などのウイルスや細菌の感染が発症する例がほとんどです。がんの転移が原因の時もあります。
- COPD(慢性閉塞性肺疾患)
- 不整脈
動悸が起こるときに考えられる病気
動悸に合併して起こる他の症状
動悸などの症状をご相談ください
当院の不整脈外来では、適切な検査を実施することで動悸の原因を究明し、治療を行っております。
胸がどきどきするなどの動悸の症状でお困りの方は、お気軽に医師にご相談ください。
胸がどきどきするなどの動悸の症状でお困りの方は、お気軽に医師にご相談ください。
担当医師紹介について
診療時間について
お電話でのお問い合わせ:03-6202-3375
処方箋について
処方箋の有効期限は発行日を含めて4日間です。
処方箋の期限延長はできませんので、必ず4日以内に薬局へお持ちください。
期限を過ぎてしまった場合は、再診察、新しい処方箋の交付が必要となります(全額自己負担)。
循環器内科 外来のご案内
- 心臓疾患
- 生活習慣病外来
- その他疾患
- 一般内科
![AIC八重洲クリニック 循環器内科[東京都中央区日本橋]](/images/logo.png)

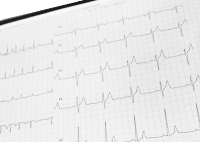 心電図検査
心電図検査 24時間ホルタ―心電図検査
24時間ホルタ―心電図検査 エコー検査
エコー検査 心臓CT検査
心臓CT検査 心臓MRI検査
心臓MRI検査 血圧脈波検査
血圧脈波検査
